Prothèse totale de hanche
La coxarthrose est une altération dégénérative du cartilage articulaire de la hanche. Le stade évolutif est apprécié sur les  radiographies de la hanche et du bassin passées avant et pour la consultation.
radiographies de la hanche et du bassin passées avant et pour la consultation.
L’indication opératoire dépend de votre douleur, de votre raideur et surtout des limitations fonctionnelles induites par cette arthrose. Elle dépend également de votre demande fonctionnelle et de votre état général.
Je vous proposerai, si cela est bien sûr nécessaire, la réalisation d’une prothèse après discussion avec vous pour quantifier cela, mais le choix définitif n’appartiendra qu’à vous et rien qu’à vous.
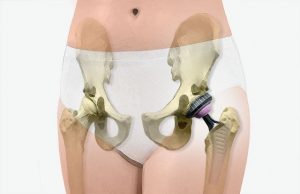 Le but de l’intervention prothétique est de remplacer votre hanche osseuse et cartilagineuse usée, douloureuse et enraidie, par une articulation mécanique prothétique, indolore, mobile et fonctionnelle.
Le but de l’intervention prothétique est de remplacer votre hanche osseuse et cartilagineuse usée, douloureuse et enraidie, par une articulation mécanique prothétique, indolore, mobile et fonctionnelle.
Le but ultime d’une prothèse de hanche est d’oublier sa hanche.
Dans l’immense majorité des cas il s’agira de chirurgie mini-invasive par voie antéro-latérale. Cette technique n’occasionne aucune section tendineuse et musculaire. Elle s’effectue le plus souvent par de petites incisions.
Elle permet une récupération fonctionnelle plus rapide, améliore le confort post-opératoire immédiat.
L’intervention se fait dans un bloc opératoire hyperaseptique sous anesthésie générale. Elle dure environ 1 heure. La fermeture cutanée se fera par le nouveau système de fermeture ZipLine (https://www.ziplinemedical.com).
Voici les détails techniques de l’intervention Cliquez ici
Grâce à cette technique antéro-latérale mini-invasive, préservant tendon et muscle, la stabilité de la hanche est immédiate. La rééducation commence le jour même de l’intervention par une libre mobilisation du membre opéré. Le patient peut se lever et marcher en appui complet quelques heures après l’intervention avec deux cannes anglaises sous le contrôle de l’un des trois kinésithérapeutes du service.
A votre retour en chambre et dés que vous êtes suffisamment réveillé, il viendra vous lever pour que vous puissiez avoir immédiatement une sensation rassurante quant à votre hanche prothèsée. Vous ne passerez pas votre première nuit à vous angoisser quant au premier levé.
Il vous sera demander de vous habiller pour débuter votre journée.
La toilette terminée le kinésithérapeute viendra à nouveau vous faire marcher et une première canne anglaise sera abandonnée si cela est possible.
La marche dans les escaliers sera apprise par notre kinésithérapeute ce même lendemain.
Une radiographie sera réalisée lors de cette même matinée.
Une prévention des thromboses par anti-coagulation et bas de contention est systématique le premier mois.
Si vous vous sentez bien sans trop de douleurs, vous pourrez sortir dans l’après-midi et dans ce cas votre pansement sera refait.
Après une nouvelle séance de kinésithèrapie, le pansement refait et une évaluation des douleurs effectuée par le personnel soignant, la décision sera prise avec votre chirurgien pour une sortie le jour-même.
Si vous bénéficiez d’une prise en charge HAD (Hospitalisation à Domicile) ou d’un placement en convalescence, notre assistante sociale les préviendra pour que tout soit prêt pour votre retour.
Tous les papiers de sortie seront alors vérifiés :
Ordonnance d’antalgiques,
Ordonnance d’anticoagulants,
Ordonnance pour le matériel des pansements,
Ordonnance pour l’infirmière à domicile
Ordonnance pour les prélèvements sanguins : surveillance des plaquettes sous Lovenox, et une numération formule sanguine classique pour vérification à J15.
Ordonnance de radiographie à réaliser quelques jours avant la consultation à 1 mois.
Votre prothèse justifie une surveillance régulière auprès de votre chirurgien.
Consultation à 1 mois : on appréciera la bonne restauration des amplitudes articulaires et la reprises des activités domestiques.
Le contrôle à 3-4 mois permet de confirmer la réhabitation définitive des implants avant reprise des activités sportives.
Enfin un examen de contrôle peut être proposé après une année puis tous les 5 ans.
La stricte observance des règles d’hygiène infectieuse doit accompagner votre prothèse tout au long de votre vie.
Votre prothèse comporte des implants métalliques susceptibles de déclencher des portails aéro-portuaires de sécurité, et une carte de porteur de prothèse vous sera fournie.
Toute intervention chirurgicale est soumise au risque de complications précoces ou tardives que nous aborderons. Cette liste n’a pas pour but de vous effrayer, elle doit vous aider à prendre conscience qu’une arthroplastie ou prothèse est un acte sérieux qui peut avoir des conséquences inattendues. La limitation de leur survenue dépend du sérieux de votre préparation.
Risques et complications communs à toute intervention
Votre état général (fatigue, anémie, dépression…), les traitements en cours, les maladies ou altérations de certaines fonctions vont influencer le déroulement de l’intervention et ses suites.
Sur un plan plus général, tout comme un sportif se prépare à une compétition, vous devez être prêt pour cette intervention sur le plan psychologique et physique. Des conseils nutritionnels et micro-nutritionnels vous seront prodigués. Le Dr PENETRAT vous proposera une préparation chez un sophrologue ou un acupuncteur, un hypnothérapeute, un homéopathe pour limiter le stress induit lors de l’intervention et surtout lors de l’arrivée en salle d’opération et lors de l’anesthésie.
La consultation anesthésique préopératoire a pour but de déceler ces risques, d’envisager au besoin des bilans complémentaires. Après 60 ans il vous sera conseillé une consultation cardiologique préparatoire.
Quelles que soient les précautions, certains accidents peuvent survenir: allergie, embolie, infection… Leur fréquence est extrêmement rare : à peu près identique au risque de subir un accident en venant en voiture en consultation.
Cependant ce risque existe et doit vous être signalé.
Risques per-opératoire propres à l’arthroplastie de hanche
En dépit des soins et préventions, certains accidents ou incidents peuvent se produire au cours de l’opération prévue.
Il faut citer :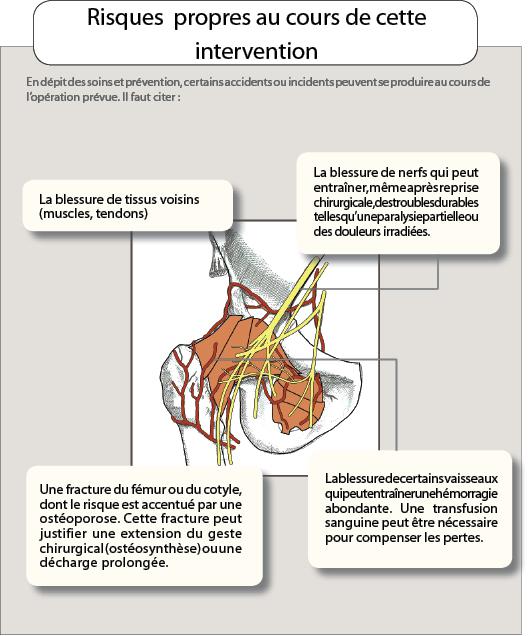
La blessure de tissus voisins (muscles, tendons).
La blessure de certains vaisseaux qui peut entraîner une hémorragie abondante. Une transfusion sanguine peut être nécessaire pour compenser les pertes.
Une fracture du fémur ou du cotyle, dont le risque est accentuée par une ostéoporose. Cette fracture peut justifier une extension du geste chirurgical (ostéosynthèse) ou une décharge prolongée.
La blessure ou l’élongation d’un nerf qui peut entraîner des séquelles, même après reprise chirurgicale: une paralysie partielle, une perte de sensibilité ou une douleur projetée.
Malgré le bilan initial, certaines découvertes per-opératoires peuvent justifier une modification du geste chirurgical.
Risques précoces propres à l’arthroplastie de hanche
Une phlébite peut survenir malgré une prévention systématique par anti-coagulants. Ces phlébites une fois constituées peuvent laisser des séquelles douloureuses durables mais également se compliquer d’embolie pulmonaire. La marche précoce le jour-même, le port de bas de contention et la poursuite du traitement anti-coagulant efficace après l’intervention jusqu’à 1 mois sont les meilleurs moyens d’éviter ces complications.
Un hématome peut se constituer malgré le drainage. Il est quasi-constant lors d’un traitement préalable à l’intervention par anti-coagulants. Le plus souvent, il reste superficiel, diffuse sous la peau et crée une simple tension douloureuse de la cuisse. Parfois il est plus important et laisse des douleurs la première quinzaine post-opératoire. Dans certains cas exceptionnels, il pourra être évacué chirurgicalement.
Une infection du site opératoire peut se produire malgré la prévention systématique. Ce risque est accentué par une fatigue générale ou une maladie infectieuse. Une mauvaise hygiène n’est pas simplement compensée par une douche la veille de l’opération, notamment l’hygiène buccodentaire. Une réintervention est alors nécessaire pour laver l’articulation, parfois remplacer la prothèse en un ou deux temps opératoires. Des séquelles peuvent persister si l’articulation n’est pas stérilisée.
Une différence de longueur des membres inférieurs peut être ressentie après l’intervention. Il s’agit le plus souvent d’une impression d’origine musculaire. Par ailleurs il faut différencier une bascule du bassin sur la radiographie d’une véritable inégalité de longueur des membres inférieurs. Le Dr PENETRAT pour éviter ce type de problème utilisera deux repères de longueurs (Broches filetées) qu’il placera en tout début d’intervention, l’une au niveau du fémur bas, l’autre au niveau de la crête iliaque .
Risques tardifs propres à l’arthroplastie de hanche.
Une infection autour de la prothèse par dissémination à partir d’un foyer infectieux à distance (bucco-dentaire, urinaire, cutanée etc…). Une réintervention est alors souvent nécessaire, par ablation de la prothèse et son remplacement en un ou deux temps associée à une antibiothérapie prolongée.
La luxation de la prothèse : exceptionnelle par voie antéro-externe et lors de la chirurgie mini-invasive, elle peut survenir lors de traumatismes, chutes ou lors de la combinaison de mouvements de flexion et de rotation. Elle nécessite une réduction en urgence sous anesthésie et plus rarement une reprise chirurgicale.
Le descellement : Initialement due à la maladie des débris d’usure du polyéthylène, les nouveaux couples de mobilité en céramique augmentent la durée de vie prothétique. Un descellement est toujours possible, dans des cas particuliers de surcharge pondérale, d’ostéoporose majeure ou de traumatisme.
Cette suite d’informations exhaustives et médicolégales ne doit pas vous empêcher d’aborder votre arthroplastie avec sérénité.
